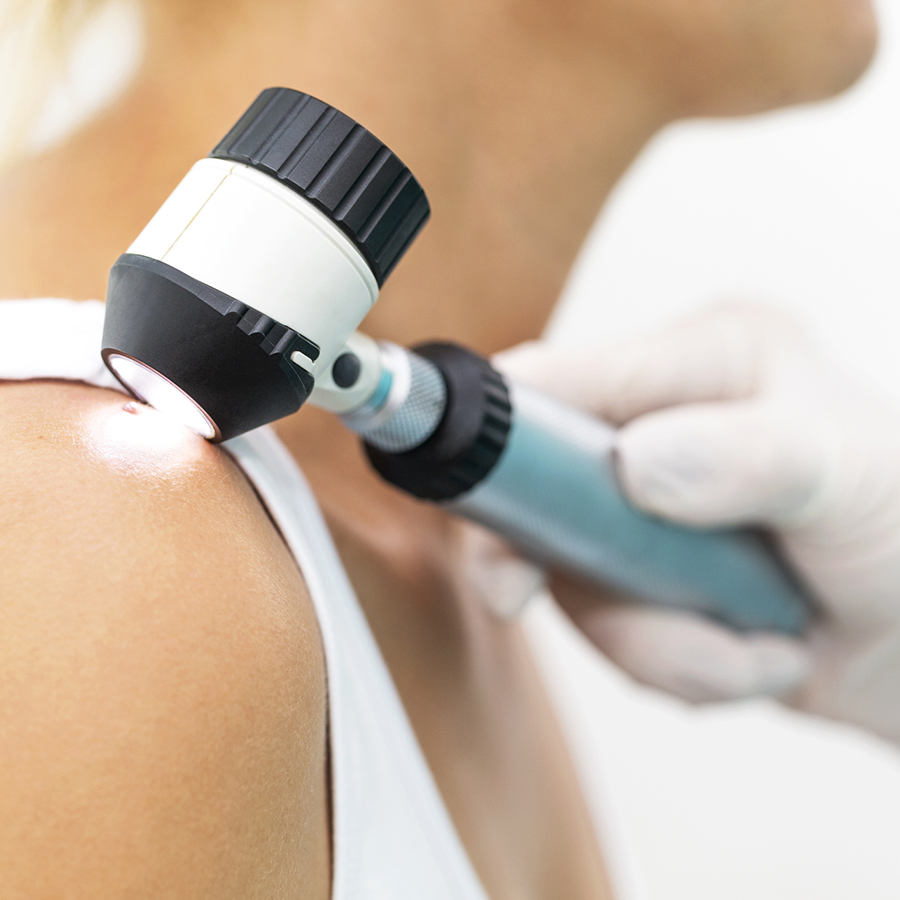
Il Comitato scientifico della Clinica Fornaca ha discusso dei progressi nella diagnosi e cura del melanoma e dei tumori della pelle. Studi recenti hanno evidenziato un aumento significativo dell’incidenza del melanoma, legato soprattutto alle lesioni a estensione superficiale.
“Update on Melanoma 2020”. Il primo appuntamento dell’anno promosso dal Comitato scientifico della Clinica Fornaca ha registrato una grande partecipazione di pubblico mercoledì 15 gennaio, presso la “Sala Torino” del Centro congressi dell’Unione industriale. Relatori della serata, il dottor Paolo Broganelli, responsabile del Servizio di Epiluminescenza e Day-Hospital presso la Città della Salute e della Scienza di Torino, la dottoressa Virginia Caliendo, responsabile della Divisione di Oncologia chirurgica dermatologica dell’Ospedale San Lazzaro di Torino e dermatologa dello Skin Center del Centro Diagnostico Fornaca, la professoressa Maria Teresa Fierro, direttore Dermatologia universitaria Città della salute di Torino e il dottor Franco Picciotto, responsabile di Chirurgia Tumori della Cute presso l’IRCC di Candiolo.
La fotografia delle Linee guide AIOM 2019 cita un recente studio sulle tendenze dell’incidenza del melanoma. Lo studio ha evidenziato un aumento significativo dell’incidenza. L’aumento è soprattutto legato alle lesioni a estensione superficiale; i cosiddetti “killer” risultano invece stabili. E sull’ultimo rapporto AIOM si è concentrato l’intervento del dottor Broganelli, dedicato alle tecniche di Diagnostica per immagini. «La prevenzione resta fondamentale, così come alcuni accorgimenti – ha spiegato il dottor Broganelli -. Il test dell’alfabeto dei nei permette per esempio di riconoscere i potenziali pericoli in base alle caratteristiche estetiche: Asimmetria (un neo asimmetrico è sospetto), Bordo (che deve essere regolare e non frastagliato), Colore (se presenta macchie più scure o più colori potrebbe essere un melanoma), Dimensioni (che non devono superare i 6 millimetri) ed Evoluzione (se il neo si modifica per dimensione, forma e colore in 6-8 mesi)». Le caratteristiche estetiche sono a tutti gli effetti i primi campanelli d’allarme: «Grazie alla dermatoscopia è poi possibile indagare più a fondo e controllare i parametri sospetti – ha aggiunto il dottor Broganelli -. Permettendo di distinguere le strutture interne, possiamo controllare la regolarità del reticolo e dei colori, arrivando così a una diagnosi precisa».
Il dottor Picciotto ha invece approfondito gli aspetti generali e le criticità delle nuove linee AJCC (sistema di classificazione sviluppato dall’American Joint Committee on Cancer per descrivere l’estensione della progressione della malattia nei pazienti oncologici), che a partire dal 2018 hanno cambiato la valutazione della stadiazione del tumore: «Con il nuovo sistema di stadiazione AJCC, lo spessore secondo Breslow (ovvero l’effettiva profondità dallo strato granuloso della cute fino al punto di massima infiltrazione) deve essere arrotondato al decimo di millimetro più vicino. Dal punto di vista clinico si distinguono quattro tipi di melanoma cutaneo: melanoma a diffusione superficiale (il più comune, che con la nuova classificazione rappresenta circa il 70 per cento di tutti i melanomi cutanei), lentigo maligna melanoma, melanoma lentigginoso acrale e melanoma nodulare (il più aggressivo, rappresenta circa il 10-15 per cento dei melanomi cutanei)».
Sulle tecniche chirurgiche e sulla dissezione linfonodale si è concentrata la relazione della dottoressa Virginia Caliendo, responsabile della Divisione di Oncologia chirurgica dermatologica dell’Ospedale San Lazzaro di Torino e dermatologa dello Skin Center del Centro Diagnostico Fornaca: «La collaborazione multidisciplinare tra chirurgo, oncologo medico e dermatologo oggi è fondamentale per la diagnosi e la cura del melanoma. Soprattutto per una presa in carico totale del paziente». La chirurgia resta di norma il primo trattamento per la cura del melanoma: «Le più recenti linee guida permettono di asportare margini più stretti che in precedenza, così una maggiore quantità di cute è preservata durante l’operazione chirurgica», ha spiegato la dottoressa Caliendo. Dopo l’asportazione, si valuta la positività del linfonodo sentinella tramite linfoscintigrafia e PET-CT: «Se positivo, la scelta di asportare o meno il linfonodo va presa collegialmente con tutti gli specialisti coinvolti. Con le ultime linee guida AIOM, infatti, la dissezione linfonodale non è la prima opzione chirurgica».
Grandi passi in avanti anche sul fronte medico, in particolare per la cura del melanoma metastatico. La professoressa Fierro, direttore Dermatologia universitaria Città della salute di Torino, ha infatti approfondito le nuove terapie farmacologiche: «Fino a poco tempo fa lo scopo del trattamento del melanoma metastatico poteva considerarsi quasi esclusivamente palliativo. Negli ultimi anni il progressivo affermarsi di nuovi farmaci ha consentito di osservare vantaggi in termini di sopravvivenza». Circa il 50-60 per cento di tutti i malati di melanoma ha una mutazione in un gene chiamato BRAF V600E e questa mutazione è stata collegata alla progressione del melanoma dai melanociti (cellule pigmentanti normali) nella pelle. Ha aggiunto la professoressa Fierro: «In presenza della mutazione, è possibile scegliere tra terapie target e Immunoterapia: le terapie a bersaglio molecolare consentono di colpire in maniera mirata una specifica proteina mutata del tumore, l’immunoterapia (efficace indipendentemente dal tipo di mutazioni presenti nel tumore) permette invece di sfruttare il sistema immunitario del paziente per combattere le cellule tumorali. In particolare, l’immunoterapia nel melanoma metastatico ha dimostrato di ridurre il rischio di ricaduta o di comparsa di nuove metastasi, tanto che il farmaco è stato approvato come trattamento adiuvante, cioè preventivo».
